

凌晨两点
孩子突然浑身抽搐
牙关紧闭
体温飙升至39℃

作为家长的你
此刻是否感到手足无措
心中充满了恐慌与不安
......
案例回顾
就在前两天,类似的场景在我院急诊科上演。电话那头,一位母亲带着哭腔,声音里满是恐慌:“医生,快救救我的孩子,我一岁的宝宝在家里突然四肢抽搐,这可怎么办啊?”情况紧急,接诊医生在安抚这位母亲的同时,详细询问了孩子的症状和发病经过。
患儿刚被送往医院,医生就立即进行了体格检查,发现体温竟高达40℃!医生迅速判断这是由高热引起的惊厥,并立即进行了紧急退热和镇静等对症治疗,随后将患儿收治入院。
经过结合病史、辅助检查结果及症状体征等综合分析,最终确诊为“热性惊厥”。好在经过积极治疗,患儿病情逐渐稳定,现已顺利出院。

那么
什么是热性惊厥
孩子在家出现热性惊厥
父母又该如何冷静应对呢
一、什么是热性惊厥?
热性惊厥(Febrile Seizure),又称高热惊厥,多在体温快速上升期或发热初期(体温≥38℃)出现的惊厥发作,并排除颅内感染及其他导致惊厥的器质性或代谢性疾病,是婴幼儿时期最常见的神经系统急症之一,常见于6个月至5岁儿童,尤其是1-3岁婴幼儿,发病率约为3%-5%。

二、热性惊厥的表现
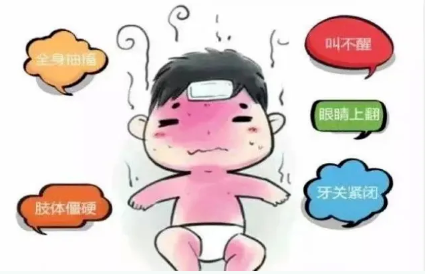
其典型表现为发热期间突然出现的全身或局部肌肉抽搐、意识丧失、双眼凝视或上翻,牙关紧闭等。可能伴随呼吸暂停、面色发绀、口吐白沫等症状。抽搐通常持续数秒至数分钟,发作后患儿可能会感到疲倦或嗜睡。
三、病因
1.生理
婴幼儿神经系统发育不完善,体温调节能力弱,当体温急剧升高时,大脑神经元的兴奋性增加,容易出现异常放电,从而导致抽搐发作。

2.感染
约70%-80%的热性惊厥由病毒感染(如呼吸道感染)引起,疫苗接种也可能成为诱因。

3.遗传
若父母或兄弟姐妹有热性惊厥史,孩子的发病风险显著增高。

四、高危因素
首次发作年龄小于18个月;
发作时体温未达高热(如38℃以下即抽搐);
家族中有癫痫或热性惊厥史;
发热后短时间内(如1小时内)即出现惊厥;
经常发热或感染的儿童;
存在神经系统发育异常或疾病的儿童;
免疫功能低下或存在慢性疾病的儿童;
首次发作表现为复杂型(如持续时间长、局灶性发作或24小时内多次发作)的儿童。
五、分型
根据临床表现和预后,热性惊厥分为两类:
1.单纯型(占70%-80%)
年龄范围:6个月至5岁;
发作形式:全身性抽搐,持续时间<10分钟;
24小时内仅发作1次,无神经系统异常。
2.复杂型(占20%-30%)
年龄范围:可发生于6个月以下或5岁以上儿童;
发作形式:局灶性抽搐(如单侧肢体抽动),持续时间>10分钟;
24小时内反复发作,可能伴随神经系统异常(如脑损伤风险)。
注意:复杂型患儿未来发展为癫痫的风险较高,需长期随访。
六、热性惊厥需要治疗吗
大多数发热惊厥不需要特殊治疗,抽搐通常会在数分钟内自行停止。然而,对于原发疾病导致的发热所引起频繁发作或持续时间较长的发热惊厥,医生可能会给予药物治疗,以控制再次抽搐和降低体温。

七、家庭急救处理
当孩子突发热性惊厥时,家长需保持冷静并采取以下措施:
1.确保安全
将孩子平放在安全处,避免跌落或磕碰;

头部偏向一侧,防止呕吐物阻塞呼吸道。

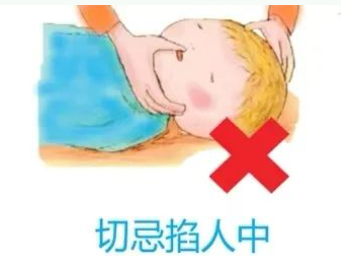
2.避免错误操作
不要强行按压肢体,以免骨折;

不可向口腔塞入物品(如勺子、手指);

按压人中无科学依据,且可能造成皮肤损伤。
3.记录关键信息
记录抽搐持续时间、表现及体温,便于医生判断病情。

八、预防与长期管理
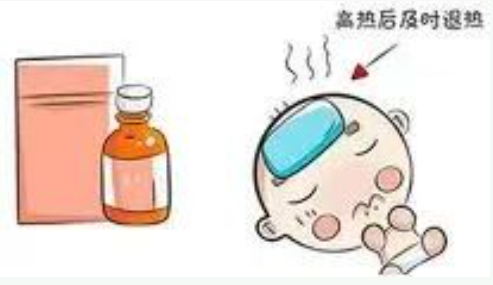
1.发热期护理
及时退热:体温≥38.5℃时遵医嘱使用退烧药(如布洛芬、对乙酰氨基酚);
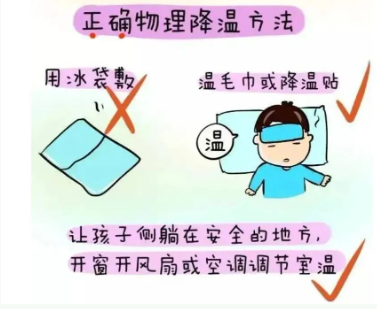
物理降温:温水擦拭颈部、腋窝等部位,避免酒精擦浴。

2.预防复发
对有热性惊厥史的儿童,发热初期即需积极降温;
复杂型患儿可能需长期服用药物治疗。
3.定期随访
复杂性热性惊厥或反复发作者,建议进行脑电图、核磁共振、腰椎穿刺等检查,排除癫痫或其他神经系统疾病。
热性惊厥虽是儿童常见急症,但多数预后良好。家长需掌握科学急救方法,避免过度恐慌或错误干预。

